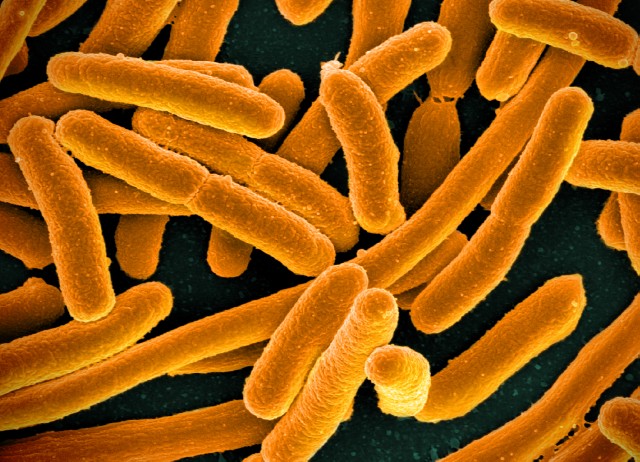
¿Qué son las bacterias?
Las enfermedades infecciosas que sufrimos los humanos son causadas por microorganismos patógenos como bacterias, virus, parásitos o hongos. Estas enfermedades pueden transmitirse, directa o indirectamente, de una persona a otra.
Hoy hablaremos de las bacterias. Las bacterias son microorganismos unicelulares, no visibles a simple vista y no poseen núcleo, se reproducen por división celular y pueden presentar diferentes formas como un bastón (bacilos), redondos(coques), con forma de sacacorchos o tirabuzón ( vibriones), o bien con forma de hélice o espiral (espirilos).

De las bacterias algunas no generan ninguna enfermedad y se encuentran como habitantes normales en todos los seres vivos (de hecho se estima que nuestro cuerpo contiene unos 40 billones de bacterias que equivalen a 1 o 2 kilogramos de peso y sueño necesarios para el buen funcionamiento de nuestros órganos) y de otros que son patógenos, es decir, que causan algún tipo de enfermedad.
Aunque no todas son mortales, existen algunas bacterias peligrosas que pueden ser muy perjudiciales para el organismo y provocar distintos daños si no se detectan y tratan a tiempo.
¿Cuáles son las bacterias más peligrosas y mortales?
Las principales bacterias peligrosas y mortales:
- Acinetobacter baumannii, provoca miles de muertes al año
- Pseudomonas aeruginosa, provoca infecciones pulmonares severas o septicemia.
- Campylobacter, que causa la campilobacteriosis
- Salmonella, que causa la salmonel·losi
- Escherichia coli, enteropatogen
- Helicobacter pylori, habita en el estómago y puede causar: Úlcera séptica, irritación de colon…
En un estudio publicado por la revista ‘The Lancet’ (1) se calcula que las bacterias resistentes a medicamentos supusieron 1,27 millones de muertes directas y tuvieron algún papel en al menos 4,95 millones de muertes en 2019, lo que supone un mayor número de muertes respecto a las que se asocian a otras enfermedades como el sida o la malaria. La investigación refleja que el sida y la malaria causaron 860.000 y 640.000 muertes respectivamente en el año objeto del estudio.
La previsión de muertes en 2050 como causa de bacterias resistentes, se estima que será de unos 10 millones de personas en todo el mundo.
¿Cómo combatirlos?
Cuando tenemos una infección debida a una bacteria, tomamos antibióticos, que son fármacos (moléculas) capaces de detener la división celular y por tanto de que se extienda la infección y/o acabar con la propia bacteria.
Actualmente los antibióticos que utilizamos son de amplio espectro, que significa que son capaces de “matar” diferentes tipos de bacterias, y cuando uno no funciona nos recetan otro, también de amplio aspecto, que normalmente es capaz de “ matar” una variedad distinta de bacterias.
Estas bacterias, evolucionan y se hacen más resistentes a los antibióticos actuales, por eso los médicos nos recomiendan no tomar antibióticos a la primera de cambio.
La OMS estima que en 2050 la resistencia a los antibióticos será la principal causa de muerte.
Encontrar nuevos antibióticos no es fácil ya que el mecanismo molecular de acción de los últimos antibacterianos de amplio espectro tiene 40 años de antigüedad, a pesar de los enormes esfuerzos realizados en farmacia para encontrar otros nuevos.
Jefes de servicios sanitarios nacionales, organizaciones profesionales de enfermedades infecciosas y expertos en enfermedades infecciosas advierten que estamos ante un regreso a una era pre-antibiótica y las infecciones por bacterias (superbugs) aumentan tanto en gravedad como en frecuencia, y ahora son necesarios nuevos medicamentos para tratarlos.
Los antibióticos específicos para bacterias patógenas concretas representan un enfoque innovador para desarrollar fármacos antiinfecciosos y tienen el potencial de dar lugar a una generación totalmente nueva de antibióticos.
Existen diversas técnicas para la creación de nuevos fármacos, una de ellas es mediante la creación de nuevas moléculas (este trabajo lo hacen los bioquímicos), también se pueden patentar nuevos usos específicos de moléculas ya conocidas, por ejemplo la Aspirina ( El ácido acetilsalicílico) ahora sabemos que también se puede usar como Anticoagulante y otra técnica que es más laboriosa es la técnica del Screening, que le explicamos a continuación.
Que es un Screening o cribage?
Al igual que antiguamente las trementinaires del Pirineo iban de pueblo en pueblo con su colección de hierbas para tratar todo tipo de enfermedades, hoy en día existen empresas que disponen de colecciones de miles de compuestos naturales de los que todavía no sé ha encontrado ningún uso terapéutico .
Así pues, por un lado tenemos las bacterias patógenas (que causan enfermedades) y por otro lado colecciones de compuestos naturales.
El screening consiste en probar cada una de las bacterias que queremos combatir contra cada uno de los compuestos naturales de la colección para ver qué efecto tiene.
Si una colección, por ejemplo, tiene 200.000 compuestos y el estudio comprende 20 bacterias, estamos hablando de que deben realizarse de 4 millones de pruebas con maquinaria y personal muy especializado.
Los datos obtenidos son voluminosos y también deben tratarse de forma automatizada para obtener los mejores candidatos para pasar a la siguiente fase del cribado.
¿Qué características debe tener un buen compuesto?
En las siguientes fases, buscaremos compuestos que al igual que un triatleta debe saber nadar, correr e ir en bicicleta, querremos compuestos que sean buenos y de forma equilibrada en tres aspectos:
- No permitan el crecimiento o maten la bacteria o bacterias objetivo con la menor dosis posible
- Que no sean tóxicos para tejidos de órganos vitales
- Que sean bien tolerados por un pequeño primer ser vivo
¿Y ahora qué? ¿Cuáles son los siguientes pasos?
A partir de ahí, todo compuesto que se haya descubierto todavía tiene un largo camino por recorrer, que puede durar muchos años hasta que llegue a nuestras farmacias.
Antes de empezar a ensayar con humanos, primero el medicamento debe pasar una serie de fases previas de seguridad y tolerancia en animales.
Una vez superadas, deben pasar las 3 fases de un ensayo clínico que son estudios de nuevos medicamentos para poder saber su tolerancia y eficacia, pero esto ya es harina de otro costal.
Para más información sobre los Ensayos clínicos farmacológicos puede leer este artículo (https://santpaumemoryunit.com/ca/assaigs-clinics/)
Como puede deducir, el descubrimiento de un nuevo fármaco es un proceso muy largo y laborios, que pasa por muchísimas fases para garantizar al máximo que no sea peor el remedio que la enfermedad y que hay que ser conscientes de que no siempre acaba con éxito.
El inLab FIB, de la Universidad Politécnica de Cataluña · Barcelona Tech-UPC, colabora con la compañía ABAC Therapeutics desde el año 2020 en el desarrollo de una plataforma propia de descubrimiento de fármacos para identificar nuevos antibióticos orientados a combatir las bacterias multi-resistentes llamada PasNas.
Bibliografia
- (1) The Lancet: Global burden of bacterial antimicrobial resistance in 2019: a systematic analysis https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)02724-0/fulltext
- https://www.flsida.org/ca/malalties-infeccioses
- https://acsa.gencat.cat/ca/detall/article/Bacteris-00004
- https://santpaumemoryunit.com/ca/assaigs-clinics/
- https://mejorconsalud.as.com/las-9-bacterias-peligrosas-mas-daninas-humano/
- https://www.eldiario.es/sociedad/muertes-anuales-bacterias-resistentes-medicamentos-superan-causadas-sida-malaria_1_8670535.html
- https://inlab.fib.upc.edu/ca/plataforma-de-descobriment-de-farmacs-pasnas